Mientras que el anuncio del retiro del mercado de la fórmula desarrollada por AstraZeneca reavivó cuestionamientos que parecían saldados, un comité de especialistas argentinos recomendó, recientemente, incorporar las vacunas contra el coronavirus al Calendario Nacional para los grupos de riesgo. Daniela Hozbor, investigadora del CONICET, explica por qué es necesario continuar con la inoculación y aclara los interrogantes acerca de los efectos secundarios.
Cuando el 5 de mayo pasado AstraZeneca realizó un pedido para sacar de comercialización su fórmula vacunal contra el COVID, no tardó en aparecer información incorrecta sobre el motivo de su retirada. Las miradas apuntaron a la demanda colectiva que enfrenta en Gran Bretaña por “efectos secundarios raros”. Sin embargo, la medida fue estrictamente comercial: su vacuna quedó fuera del mercado por no ser actualizada ante las nuevas mutaciones del virus.
La situación generó que encendieran nuevamente algunos cuestionamientos ligados a la desconfianza en la inoculación, pero para los especialistas no hay dudas: las vacunas siguen siendo la mejor herramienta. La doctora Daniela Hozbor, investigadora principal de CONICET y directora del laboratorio Vacunas Salud (VacSal) del Instituto de Biotecnología y Biología Molecular (UNLP-CONICET) concuerda y destaca que “funcionaron y funcionan excelentemente en términos de evitar el daño más grave”.
“El virus SARS-CoV-2 que causa la COVID-19 sigue circulando y evolucionando al punto que algunas modificaciones en su genoma le permiten evadir más hábilmente la respuesta inmunológica. Por eso, algunas de las plataformas vacunales se actualizaron, como las de ARNm de Pfizer con la vacuna bivariante (Original/Ómicron BA.4-5,). Moderna desarrolló una vacuna monovalente que contiene al sublinaje e ómicron XBB 1.5, que es una de mayor circulación. AstraZeneca no lo hizo y quedó con baja demanda”, explica en diálogo con Agencia CTyS – UNLaM.
Más allá de esta situación, sobre AstraZeneca recaen críticas acerca de los efectos adversos ligados, principalmente, al síndrome de la trombosis con trombocitopenia (TTS), que implica la formación de coágulos con número bajo de plaquetas (un componente de la sangre). Pero esta información, sobre la reacción adversa, no es nueva: ya se había detectado en 2021, lo que produjo, en su momento, que se frenara su utilización. Luego de realizarse los estudios correspondientes, se reconoció una potencial asociatividad con una frecuencia muy baja entre la reacción adversa grave y la vacunación con AstraZeneca .
La Organización Mundial de la Salud (OMS) concluyó, sin embargo, que la vacuna se podía seguir utilizando porque el beneficio que brindaba era ampliamente mayor al riesgo de contraer el virus y enfermar, ya que también puede llevar a trombosis pero con mucho mayor frecuencia.
“La realidad es que es una reacción grave muy rara. Tiene una probabilidad muy baja que puede llegar a ser 1-3 cada cien mil vacunaciones o más, mientras que la COVID también está asociada con trombosis y lo hace en una frecuencia mucho más alta”, precisa, al tiempo que aclara que estos efectos aparecen a los pocos días de vacunarse, por lo que, quienes no presentaron síntomas en ese momento, no tienen riesgo de contraerlo.
“Me parece importante también recalcar que no hay ninguna intervención médica, medicamento, droga u operación que tenga una seguridad absoluta. Si fue aprobada es porque la proporción es muy baja respecto del beneficio”, enfatiza.
Recientemente, también se conoció la primera demanda de una ciudadana argentina contra el laboratorio anglo-sueco por padecer Síndrome de Guillain-Barré que, aduce, se desató luego de aplicarse la tercera dosis. Al respecto, Hozbor sostuvo que se debe investigar si, como en el caso de la trombosis, hay asociatividad o no. “El afectado está en su derecho de hacer la demanda. Lo que se tiene que hacer es investigar y tratar de discernir entre coincidencia y asociación. Es un síndrome que, en un momento, en Estados Unidos, se lo asoció a la vacuna antigripal, pero los estudios no fueron conclusivos”, señala.

Llegó para quedarse
En Argentina, existe la Comisión Nacional de Inmunización (CoNaIn), un organismo técnico que asesora a las autoridades nacionales y a los definidores de políticas para tomar decisiones sobre aspectos relacionados con la inmunización basados en la evidencia y en la epidemiología local.
Días atrás, este comité de expertos emitió nuevas recomendaciones en relación con la vacunación contra el COVID-19, que podrían generar gran impacto en el marco de la política sanitaria nacional. La principal es la de incluirla al Calendario Nacional de Vacunación (CNV) para la población pediátrica, personas con comorbilidades, gestantes, personal de salud y personas adultas mayores. “El virus llegó para quedarse y considero que se va a calendarizar no muy lejanamente”, apunta Hozbor, quien también es miembro de la CoNaIn.
Las cifras dan cuenta de ese “llegó para quedarse”. Según el último Boletín Epidemiológico Nacional, en la Semana Epidemiológica (SE) 18 de 2024 se registraron 67 casos confirmados de COVID-19 y si bien no se notificaron fallecidos, entre las SE 52/2023 y SE 04/2024, se verificó un incremento de los casos. Esos números superaron el número máximo registrado en la segunda mitad de 2023.
“Si bien no estamos como en los picos de la pandemia, todavía hay casos y sabemos que esta enfermedad puede causar mucho daño. Si tenemos una herramienta como las vacunas, hay que emplearlas. Ya no va a ser una vacunación para toda la población, sino para sostener la inmunidad en esas personas donde la enfermedad puede ser puede ser mucho más grave”, señala.
Según el informe de la entidad, debería implementarse a principios del 2025 y resalta que se tenga en consideración la vacuna argentina ARVAC Cecilia Grierson, desarrollada por la Universidad Nacional de San Martín (UNSAM) con un gran apoyo del Estado.
Vigilar y vacunar
“Casi no hablamos de la COVID-19 y eso es gracias a la vacunación”, resalta Hozbor y es que los datos son precisos y muestran el impacto que tuvo su aplicación durante la pandemia. Según un artículo de la revista The Lancet, las vacunas salvaron casi 20 millones de vidas en todo el mundo. Liderando el podio se encuentra AstraZeneca con 6.3 millones, durante el primer año de su uso (8 de diciembre de 2020 – 8 de diciembre de 2021).
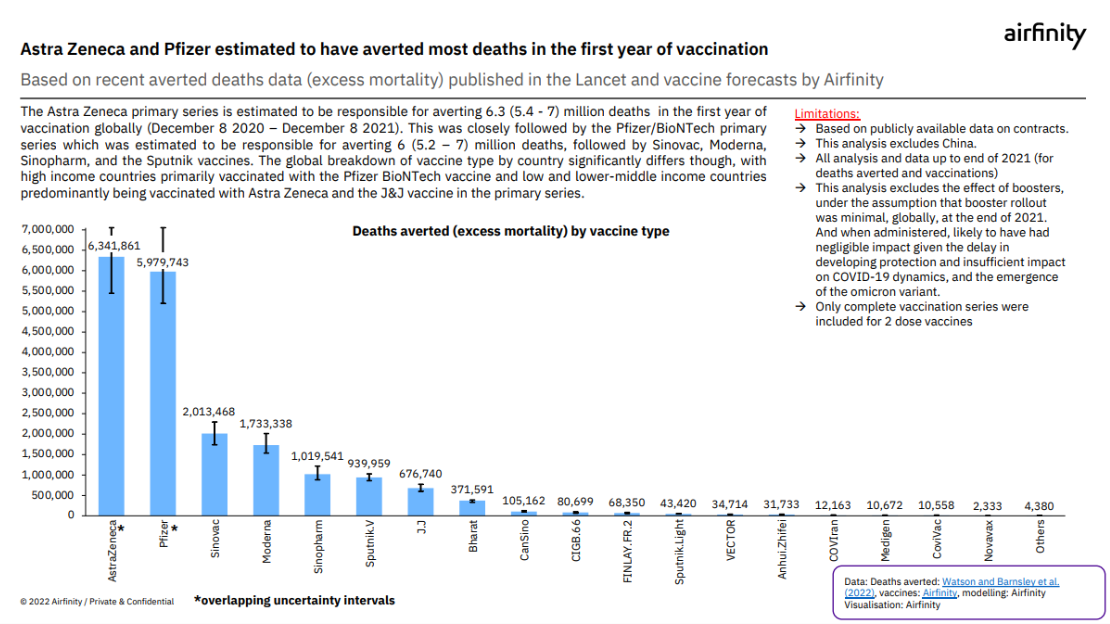
No obstante, la lucha contra la COVID-19 continúa. El virus sigue circulando y mutando, por ello, advierte la OMS en su última Declaración sobre la composición antigénica de las vacunas contra la COVID-19, es importante incrementar “la vigilancia genética y genómica del SARS-CoV-2 en el mundo, ya que se secuencian pocas muestras y con poca diversidad geográfica”.
Para Hozbor, lo que el organismo mundial esgrime es claro: “Si uno cierra los ojos, no ve nada, si no investigas, si no buscas/vigilas nada se detectará nada o muy poco”. “Hasta ahora, el virus cambió bastante. Ómicron, por ejemplo, no varió en su virulencia, pero sí en su contagio y hay que seguirlo de cerca porque puede volver a cambiar. Esos datos los sacás teniendo en cuenta la identidad del virus y para eso necesitas secuenciar. No se puede pasar de mirar todo a no mirar nada, debe hacerse sostenidamente en el tiempo”, argumenta.
En esa línea, destaca que el único trabajo de prevención posible es a través de la vigilancia epidemiológica, molecular sostenida. “La idea es tener la información para la acción: si vos no tenés información, no puedes hacer nada. Eso es lo que se busca en salud: anticiparse y no solo actuar cuando el daño está hecho”, concluye.
Fuente: ctys.com.ar